Das Leberzellkarzinom ist weltweit die fünfthäufigste maligne Erkrankung. Die Erkrankungszahlen sind global in den letzten Jahrzehnten angestiegen und haben sich in der westlichen Welt vermutlich seit den 1970er Jahren verdoppelt (1). Dieser Anstieg lässt sich am besten durch die Zunahme von Patienten mit Hepatitis C-assoziierter Leberzirrhose und HCC erklären. Am häufigsten tritt das HCC bei Patienten mit einer Leberzirrhose auf. Im Gegensatz zur chronischen Hepatitis C kann sich bei der chronischen Hepatitis B auch im nicht-zirrhotischen Stadium ein HCC entwickeln. In den letzten Jahren hat sich gezeigt, dass auch Übergewicht und Diabetes mellitus wichtige Risikofaktoren sind. Aufgrund dieser klar definierten Risikopopulation wurden akzeptierte Überwachungsstrategien entwickelt (Tabelle 1). Screeningmethode der Wahl ist dabei die Sonographie der Leber, die alle sechs Monate durchgeführt werden soll. Diese hat dazu beigetragen, dass Leberzellkarzinome heute in einem früheren Stadium diagnostiziert werden.
 Tabelle 1: HCC-Screeningempfehlungen (nach AASLD Leitlinie)
Tabelle 1: HCC-Screeningempfehlungen (nach AASLD Leitlinie)
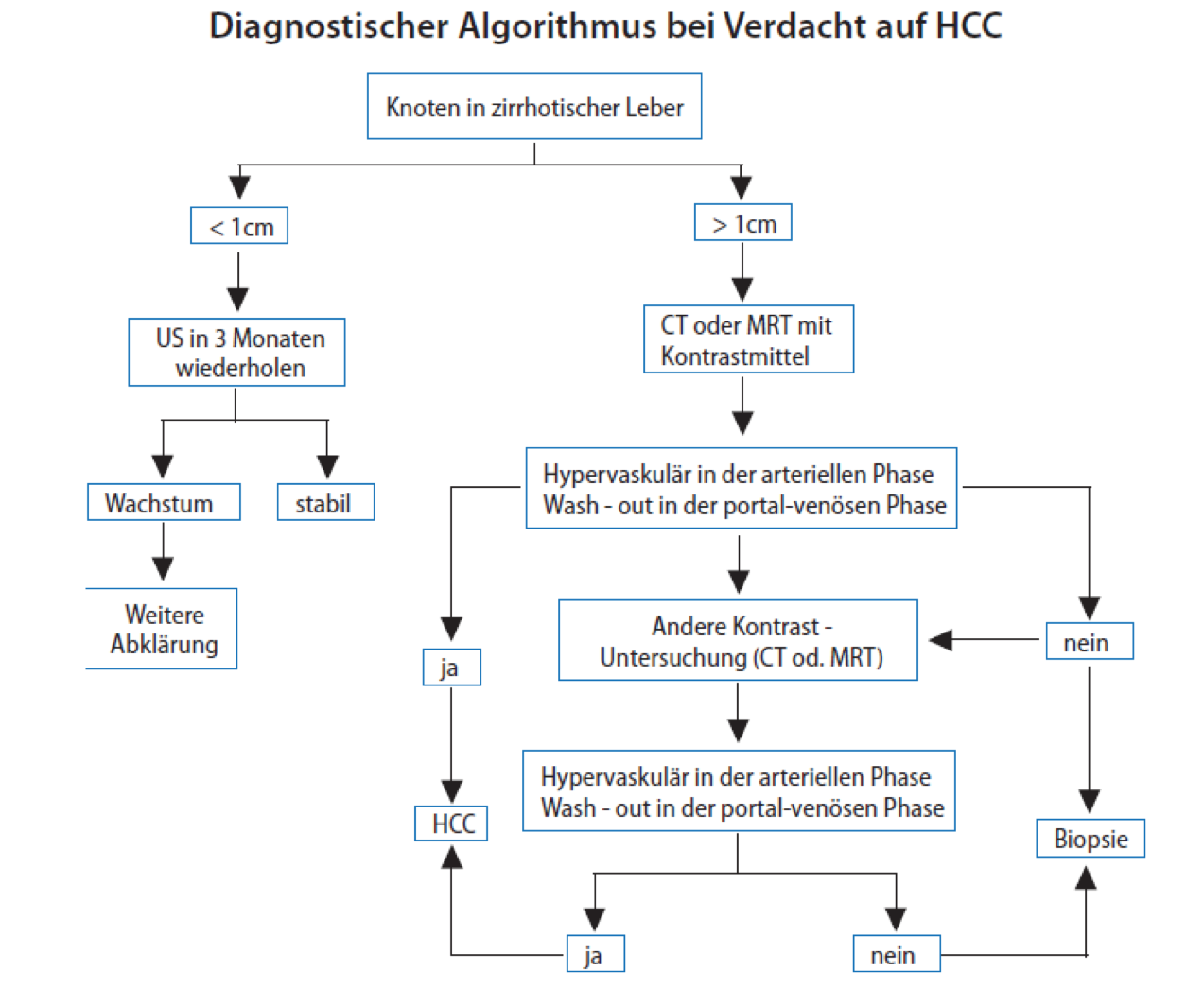
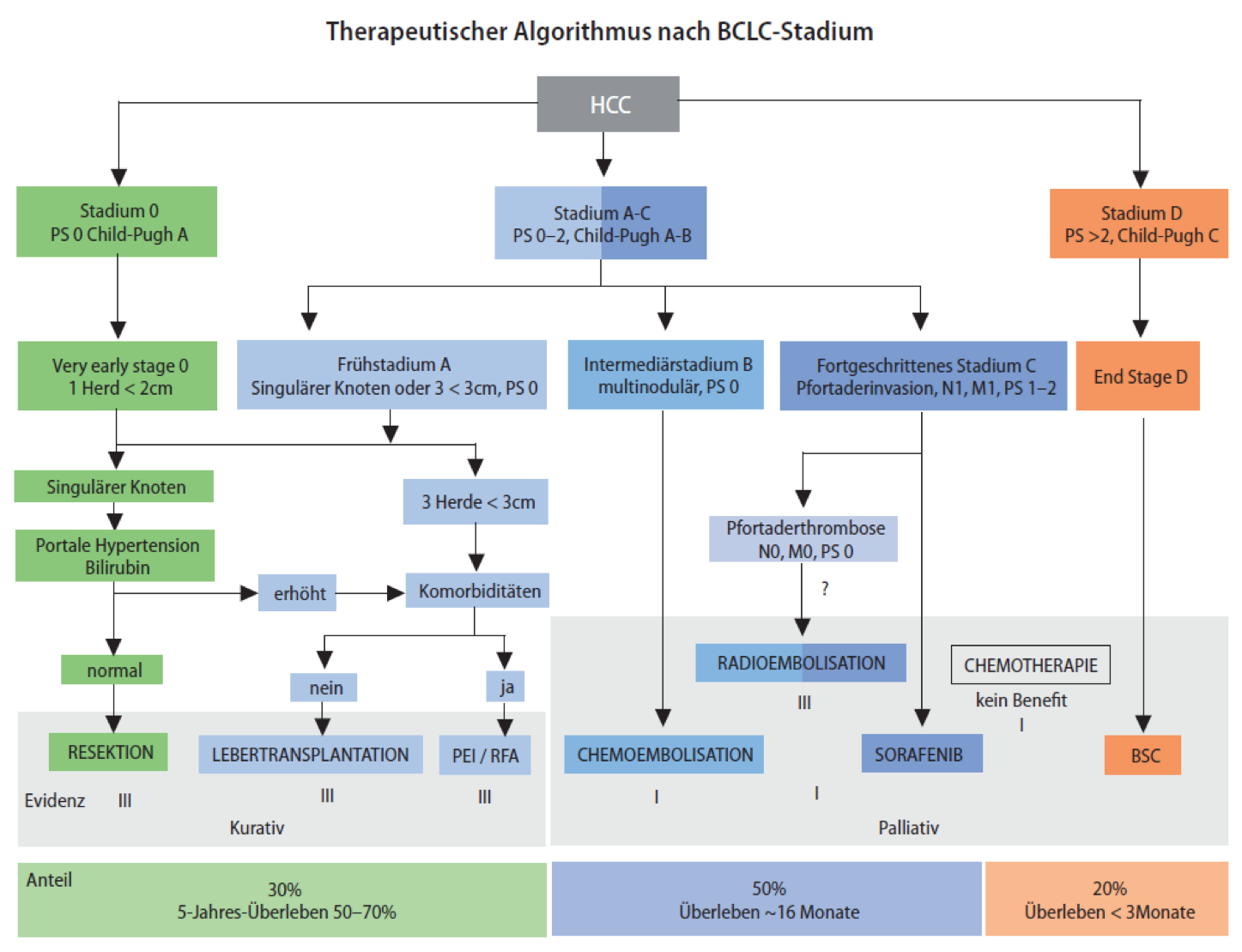
Die Diagnose eines Tumors wird in der Regel mittels Biopsie und Histologie (Feingewebsanalyse) gestellt (1). Bei Patienten mit Leberzirrhose wurden in den letzten Jahren nicht-invasive Kriterien etabliert, welche die Diagnose eines HCC alleine mittels Kontrastmittelsonographie (CEUS) Magnetresonanztomographie (MRT) und Computertomographie (CT) erlauben (1) (Abbildung 1). Falls im Rahmen einer Leberzirrhose bildgebende Verfahren die Diagnose eines hepatozellulären Karzinoms anhand eines typischen Kontrastverhaltens des Tumors stellen, kann auf eine histologische Sicherung verzichtet werden. Das klassische Staging (Stadieneinteilung) hat den Zweck die Prognose abzuschätzen und eine Therapieempfehlung zu erleichtern. In den letzten 20 Jahren wurde weltweit eine Vielzahl von Staging-Klassifikationen entwickelt. Kein Staging ist bisher universell validiert und akzeptiert worden. Die gebräuchlichste Klassifikation in Europa ist der BCLC-Score, der von den Fachgesellschaften EASL und AASLD als Standard unterstützt wird. In dieser Klassifikation wird neben Tumorcharakteristika (Grösse und Zahl, Gefässeinbruch, Metastasen) auch die Leberfunktion und der Allgemeinzustand (Performance Status) berücksichtigt (Abbildung 2). Dies erlaubt eine Einteilung in die Stadien 0-D. Die breite Akzeptanz des BCLC-Staging-System beruht sicher auch auf der Tatsche, dass jedes Tumorstadium direkt mit den therapeutischen Optionen verbunden wird.
Abbildung 1: Diagnostischer Algorithmus bei Verdacht auf ein Leberzellkarzinom (aus 1)
Abbildung 2: BCLC-Stadieneinteilung und Therapieoptionen beim Leberzellkarzinom (aus 1)
Therapie des Leberzellkarzinoms
Für Patienten im BCLC-Stadium 0 und A stehen als kurative Therapieoptionen die Resektion, die Lebertransplantation und die lokal ablativen Verfahren wie Radiofrequenzablation oder Alkoholinstillation zur Verfügung, während für Patienten im Stadium B die transarterielle Chemoembolisation und im Stadium C die systemische Behandlung mittels Sorafenib empfohlen werden (1). Für Patienten im Stadium D bleibt auch heute noch lediglich die supportive Behandlung.
Eine Leberresektion verfolgt eine kurative Absicht, kommt aber leider nur für einen kleinen Prozentsatz von Patienten in Frage, da die Mehrzahl der HCCs auf dem Hintergrund einer chronischen Lebererkrankung entsteht. Grundsätzlich sollten für Resektionen nur solche Patienten in Betracht gezogen werden, deren Leberfunktion ausreicht, um nach Entfernung des Tumors nicht Gefahr zu laufen ein Leberversagen zu entwickeln. In den letzten Jahren wurden vermehrt Verfahren entwickelt, vorgeschädigte Lebern vor der Resektion zum Wachstum anzuregen um so bei mehr Patienten eine Resektion zu ermöglichen. In Fällen in denen eine Leberresektion nicht durchgeführbar ist, kann die Lebertransplantation eine Therapie darstellen. Bei der Lebertransplantation wird nicht nur das hepatozelluläre Karzinom behandelt, sondern auch die zugrundliegende Zirrhose als Risikofaktor für de novo (erneute) Entwicklung von Leberzellkarzinomen. Die Entscheidung, ob eine Tumorerkrankung der Leber durch Lebertransplantation erfogversprechend ist, orientiert sich seit 1996 anhand der sogenannten Milan-Kriterien, welche die Erfogsaussichten durch Lebertransplantation unmittelbar mit Größe und Anzahl der Lebertumoren (HCCs) vor Transplantation in Zusammenhang bringen: Solitärer Tumor < 5cm oder <3 Tumoren mit je <3cm Durchmesser. Auf dem internationalen Konsensusmeeting in Zürich 2010 wurde empfohlen, sich an den Milan-Kriterien als „Benchmark“ für die Lebertransplantation zu orientieren (2). Das kürzlich entwickelte „Metroticket“ System (www.hcc-olt-metroticket.org) könnte dazu beitragen, die Prognose für jeden Patienten individuell abschätzen zu können.
Die Ablation des HCC mit Radiofrequenzsonden (RFA) oder durch Injektion von Alkohol kann entweder Ultraschall- oder CT-gesteuert durchgeführt werden. Zumeist kommt die RFA zur Anwendung, wenn das Leberzellkarzinom aufgrund von Komorbiditäten des Patienten nicht reseziert oder transplantiert werden kann. Zum Effekt der RFA auf verbleibende Tumorreste an anderen Stellen der Leber und den Effekt innovativer systemischer Therapieansätze laufen in unserer Arbeitsgruppe auch präklinische Studien. Die Alkoholinstallation bleibt – vor allem auf Grund des großen Erfolges der RFA – nur selektierten Patienten vorbehalten, bei denen eine RFA technisch nicht möglich ist.
Wenn Tumoren zu gross oder zu zahlreich für die kurativen Behandlungsoptionen sind, ist die transarterielle Chemoembolisation (TACE) die palliative Therapiemethode der Wahl. Das mittlere Überleben im Rahmen einer palliativen Therapiestrategie mit TACE übertrifft zwei Jahre. Das Konzept der TACE baut darauf auf, dass die Lebertumoren zum grössten Teil durch den arteriellen Zufluss der Leber mit Blut versorgt werden. Ein direkte Applikation von chemotherapeutischen Medikamenten (in der Regel Doxorubicin) und embolisierenden Partikeln betrifft deswegen selektiv den Tumor und nur in einem geringeren Grade das normale umgebende Lebergewebe. Insbesondere bei Patenten mit Portalveneneinbruch durch den Tumor besteht die Gefahr, dass die Chemoembolisation zu einer kompletten Infarzierung des Lebergewebes führt. Hier können minimal embolisierende Methoden wie eine Embolisation mit radioaktiven Microsphären aus Resin oder Glas, die mit radioaktivem Yttrium-90 beladen sind, weiterhelfen.
Patienten im BCLC-Stadium C (advanced) weisen entweder einen Pfortadereinbruch auf oder es liegt ein extrahepatisches Tumorwachstum vor. Das Spontanüberleben dieser Patienten liegt zumeist unter sechs Monaten. Basierend auf den Ergebnissen der SHARP-Studie (Phase-III) hat sich der Multityrosinkinasehemmer Sorafenib als Standardtherapie für Patienten mit fortgeschrittenen HCC und Leberfunktion im Child-Pugh-Stadium A oder B etabliert. Basierend auf präklinischen Hinweisen für eine potenzierende Wirksamkeit werden derzeit Phase-II-Studien durchgeführt, welche die Kombination aus Sorafenib und Everolimus gegenüber einer Standardtherapie mit Sorafenib prüfen. In der Zweitlinientherapie wird die Wirksamkeit von Everolimus nach Sorafenib-Versagen aktuell in einer Phase-III-Studie untersucht (EVOLVE-1).
Die Sorafenib-assoziierte Toxizität (Durchfall und Gewichtsverlust sowie ein charakteristisches Hand-Fuss-Syndrom) kann zumeist gut kontrolliert werden.